Inhalt
- Schritte
- Teil 1 von 6: Verbessern Sie Ihre Ernährung
- Teil 2 von 6: Aktiver Lebensstil
- Teil 3 von 6: Insulintherapie bei Typ-2-Diabetes
- Teil 4 von 6: Ergänzende Behandlungen
- Teil 5 von 6: Medizinische Hilfe
- Teil 6 von 6: Was ist Diabetes mellitus
- Tipps
- Warnungen
Diabetes mellitus ist eine Krankheit, bei der der Körper einen erhöhten Blutzuckerspiegel nicht kontrollieren kann. Diabetes tritt auf, wenn die Bauchspeicheldrüse nicht genügend Insulin produziert oder die Körperzellen das von ihr sezernierte Insulin nicht gut aufnehmen. Unbehandelt kann Diabetes fast jedes Organ schädigen, einschließlich der Nieren, Augen, des Herzens und sogar des Nervensystems. Trotzdem ist diese Krankheit in unserer Zeit gut beherrschbar. Obwohl Diabetes mellitus mit Insulintherapie und einem gesunden Lebensstil nicht vollständig „geheilt“ ist, beeinträchtigt er die Lebensqualität praktisch nicht. Dieser Artikel beschreibt, wie Sie Diabetes kontrollieren und Komplikationen vermeiden können.
Aufmerksamkeit:Die Informationen in diesem Artikel dienen nur zu Informationszwecken. Bevor Sie irgendeine Methode anwenden, konsultieren Sie Ihren Arzt.
Schritte
Teil 1 von 6: Verbessern Sie Ihre Ernährung
 1 Essen Sie mehr Gemüse und Bohnen. Typischerweise werden ballaststoffreiche Lebensmittel vom Körper eher langsam verdaut und aufgenommen, was zur Senkung des Blutzuckerspiegels beiträgt. Bohnen sind insbesondere reich an Ballaststoffen, Kalzium, Magnesium und natürlich pflanzlichen Proteinen. Es deckt den Proteinbedarf des Körpers und macht den Verzehr von rotem Fleisch, das ungesunde Fette enthält, überflüssig.
1 Essen Sie mehr Gemüse und Bohnen. Typischerweise werden ballaststoffreiche Lebensmittel vom Körper eher langsam verdaut und aufgenommen, was zur Senkung des Blutzuckerspiegels beiträgt. Bohnen sind insbesondere reich an Ballaststoffen, Kalzium, Magnesium und natürlich pflanzlichen Proteinen. Es deckt den Proteinbedarf des Körpers und macht den Verzehr von rotem Fleisch, das ungesunde Fette enthält, überflüssig. - Grünes Blattgemüse wie Spinat, Salat und Grünkohl liefern viele Vitamine und sind kalorienarm. Auch stärkefreies Gemüse wie Spargel, Brokkoli, Kohl, Karotten und Tomaten sind hilfreich.Sie alle sind gute Quellen für Ballaststoffe und Vitamin E.
 2 Essen Sie regelmäßig Fisch. Fisch sollte ein Grundnahrungsmittel sein, da er reich an Omega-3-Fettsäuren ist. Lachs und Thunfisch sind besonders reich an diesen Säuren, ihr Fleisch ist gesund und leicht verdaulich. Die meisten anderen Fischarten sind ebenfalls gesund und sicher, wie Makrele, Hering, Seeforelle und Sardinen.
2 Essen Sie regelmäßig Fisch. Fisch sollte ein Grundnahrungsmittel sein, da er reich an Omega-3-Fettsäuren ist. Lachs und Thunfisch sind besonders reich an diesen Säuren, ihr Fleisch ist gesund und leicht verdaulich. Die meisten anderen Fischarten sind ebenfalls gesund und sicher, wie Makrele, Hering, Seeforelle und Sardinen. - Nüsse und Samen, insbesondere Walnüsse und Leinsamen, sind ebenfalls gute Quellen für Omega-3-Fettsäuren. Fügen Sie sie Ihrer Ernährung hinzu (z. B. in Salaten), um Ihre Aufnahme von Omega-3-Säuren zu erhöhen. Darüber hinaus kann Fisch die Aufnahme von rotem Fleisch reduzieren, was dazu beiträgt, Fett und Kalorien zu reduzieren.
 3 Bevorzugen Sie fettarme Milchprodukte. Fettarme Milch, Joghurt und Käse eignen sich gut, da sie Ihren Körper mit einer Vielzahl von Nährstoffen, Kalzium, Magnesium und Vitaminen ohne ungesunde Fette versorgen.
3 Bevorzugen Sie fettarme Milchprodukte. Fettarme Milch, Joghurt und Käse eignen sich gut, da sie Ihren Körper mit einer Vielzahl von Nährstoffen, Kalzium, Magnesium und Vitaminen ohne ungesunde Fette versorgen. - Sie sollten jedoch nicht davon ausgehen, dass alle Fette schädlich sind. Der Körper benötigt einige gesunde Fette, einschließlich der natürlich vorkommenden ungesättigten Fette, die in Oliven-, Sonnenblumen- und Sesamöl enthalten sind.
 4 Begrenzen Sie die Aufnahme einfacher Kohlenhydrate. Ersetzen Sie Weißmehlnahrung, Weißbrot, Nudeln und Reis durch Vollkornprodukte. Vollkornprodukte enthalten viel mehr Magnesium, Chrom und Ballaststoffe. Sogar normale Kartoffeln können durch Süßkartoffeln (Yams) ersetzt werden.
4 Begrenzen Sie die Aufnahme einfacher Kohlenhydrate. Ersetzen Sie Weißmehlnahrung, Weißbrot, Nudeln und Reis durch Vollkornprodukte. Vollkornprodukte enthalten viel mehr Magnesium, Chrom und Ballaststoffe. Sogar normale Kartoffeln können durch Süßkartoffeln (Yams) ersetzt werden. - Dies bedeutet auch, dass frittierte Speisen vermieden werden sollten, da sie oft mit Weißmehl bestreut werden. Ersetzen Sie diese Lebensmittel durch gegrillte und gebackene Lebensmittel. Sie werden schnell feststellen, dass diese Gerichte schmackhafter und appetitlicher sind.
 5 Essen Sie so wenig Zucker wie möglich. Zucker ist in vielen Produkten enthalten: Obst, zuckerhaltige Getränke, Eis, Desserts, Backwaren. Wählen Sie Lebensmittel mit künstlichen Süßstoffen wie Saccharin und Sucralose, da sie dem Essen einen süßen Geschmack verleihen, aber keine Glukose liefern oder den Blutzuckerspiegel erhöhen.
5 Essen Sie so wenig Zucker wie möglich. Zucker ist in vielen Produkten enthalten: Obst, zuckerhaltige Getränke, Eis, Desserts, Backwaren. Wählen Sie Lebensmittel mit künstlichen Süßstoffen wie Saccharin und Sucralose, da sie dem Essen einen süßen Geschmack verleihen, aber keine Glukose liefern oder den Blutzuckerspiegel erhöhen. - Heutzutage gibt es verschiedene Zuckeraustauschstoffe, die sich leicht in Speisen und Getränken mischen lassen. Darüber hinaus gibt es viele verschiedene Produkte auf dem Markt, die anstelle von Zucker künstliche Ersatzstoffe verwenden. Achten Sie bei der Auswahl von Produkten in einem Geschäft auf die Etiketten, die ihre Zusammensetzung angeben.
- Gelegentlich kann es gibt einige Früchte wie Äpfel, Birnen, Beeren, Pfirsiche. Vermeiden Sie andere zuckerreiche Früchte wie Melonen und Mangos.
 6 Kontrollieren Sie Ihre Kalorien. Es ist nicht nur notwendig, die richtige Anzahl an Kalorien zu sich zu nehmen, sondern auch sicherzustellen, dass sie Korrekt... Jeder ist anders, also fragen Sie Ihren Arzt – abhängig von Ihrer Insulindosis, Ihrem allgemeinen Gesundheitszustand und Ihrer Diabetes-Vorgeschichte wird er Ihnen die richtige Ernährung empfehlen.
6 Kontrollieren Sie Ihre Kalorien. Es ist nicht nur notwendig, die richtige Anzahl an Kalorien zu sich zu nehmen, sondern auch sicherzustellen, dass sie Korrekt... Jeder ist anders, also fragen Sie Ihren Arzt – abhängig von Ihrer Insulindosis, Ihrem allgemeinen Gesundheitszustand und Ihrer Diabetes-Vorgeschichte wird er Ihnen die richtige Ernährung empfehlen. - Typischerweise beträgt der RDA 36 Kalorien pro Pfund Körpergewicht für Männer und 34 Kalorien pro Pfund Körpergewicht für Frauen. Die richtige Ernährung sollte aus 50-60% Kohlenhydraten, 15% Protein und 30% Fett bestehen. Begrenzen Sie auch Ihre Salzaufnahme.
- Das Hauptziel für Patienten mit Typ-2-Diabetes ist es, etwa 5-10% ihres Gewichts zu verlieren. Es ist nicht notwendig, die Kalorienzahl zu reduzieren, aber Sie sollten Ihre Aufnahme von Kohlenhydraten und Fetten reduzieren.
Teil 2 von 6: Aktiver Lebensstil
 1 Sprechen Sie mit Ihrem Arzt über ein für Sie richtiges Trainingsprogramm. Ihr Arzt wird in der Lage sein, Ihre Belastungstoleranz zu testen und festzulegen, auf welche Übungen Sie verzichten sollten. Sie werden die richtige Intensität und Dauer Ihres Trainings ermitteln und einen Trainingsplan erstellen, der Ihnen hilft, Gewicht zu verlieren und fit zu bleiben.
1 Sprechen Sie mit Ihrem Arzt über ein für Sie richtiges Trainingsprogramm. Ihr Arzt wird in der Lage sein, Ihre Belastungstoleranz zu testen und festzulegen, auf welche Übungen Sie verzichten sollten. Sie werden die richtige Intensität und Dauer Ihres Trainings ermitteln und einen Trainingsplan erstellen, der Ihnen hilft, Gewicht zu verlieren und fit zu bleiben. - In der Regel verbessert Bewegung die Gesundheit von Menschen mit Diabetes, und wenn die Krankheit nicht zu weit fortgeschritten ist, "geht sie zurück". Außerdem kann regelmäßiges Training Ihnen helfen, Gewicht zu verlieren, was sehr wichtig ist, um Glukose, Blutdruck und Cholesterinspiegel zu senken. Dies ist notwendig, um das Fortschreiten der Krankheit zu verlangsamen, den aktuellen Zustand zu beheben und die Gesundheit zu verbessern.
 2 Integrieren Sie Cardio in Ihr Training. Aerobes Training erhöht die Insulinsensitivität und hilft bei der Kontrolle des Körpergewichts bei adipösen Patienten. Versuchen Sie zu diesem Zweck zügiges Gehen, Seilspringen, Joggen oder Tennis. Es ist am besten, 30 Minuten Cardio pro Tag zu machen, ungefähr 5 Mal pro Woche. Wenn Sie ein Anfänger sind, beginnen Sie mit 5-10-minütigen Einheiten und erhöhen Sie die Dauer allmählich, wenn Ihre Ausdauer wächst. Besser wenigstens etwas als nichts!
2 Integrieren Sie Cardio in Ihr Training. Aerobes Training erhöht die Insulinsensitivität und hilft bei der Kontrolle des Körpergewichts bei adipösen Patienten. Versuchen Sie zu diesem Zweck zügiges Gehen, Seilspringen, Joggen oder Tennis. Es ist am besten, 30 Minuten Cardio pro Tag zu machen, ungefähr 5 Mal pro Woche. Wenn Sie ein Anfänger sind, beginnen Sie mit 5-10-minütigen Einheiten und erhöhen Sie die Dauer allmählich, wenn Ihre Ausdauer wächst. Besser wenigstens etwas als nichts! - Eine der leichtesten Übungen, die keine Geräte oder einen Besuch im Fitnessstudio erfordert, ist einfaches Gehen. Obwohl es zu einfach erscheint, kann ein täglicher Spaziergang Ihre Gesundheit, Atmung, Klarheit der Gedanken, Stimmung, Ruhe und einen niedrigeren Blutzucker und Blutdruck verbessern. Sie können auch angenehme und leichte Übungen machen, wie Radfahren und Schwimmen.
- Patienten mit Herz-Kreislauf-Erkrankungen, ältere Menschen und Patienten mit Komplikationen aufgrund von Diabetes sollten zunächst den Zustand ihres Herz-Kreislauf-Systems beurteilen. In diesem Fall sollten Sie unter Aufsicht Ihres Arztes mit dem Training beginnen.
 3 Integrieren Sie Krafttraining in Ihr Training. Dies ist der nächste Schritt nach dem Aerobic-Training. Krafttraining hilft, den Körper zu verändern: Stärkere Muskeln verbrennen mehr Kalorien, was dir helfen kann, Gewicht zu verlieren und deinen Blutzucker zu kontrollieren. Zusätzlich zum Aerobic-Training wird empfohlen, zweimal pro Woche Krafttraining zu machen.
3 Integrieren Sie Krafttraining in Ihr Training. Dies ist der nächste Schritt nach dem Aerobic-Training. Krafttraining hilft, den Körper zu verändern: Stärkere Muskeln verbrennen mehr Kalorien, was dir helfen kann, Gewicht zu verlieren und deinen Blutzucker zu kontrollieren. Zusätzlich zum Aerobic-Training wird empfohlen, zweimal pro Woche Krafttraining zu machen. - Es besteht keine Notwendigkeit, das Fitnessstudio zu besuchen. Wasserflaschen können Sie beispielsweise einfach zu Hause abholen. Auch das Putzen einer Wohnung oder die Gartenarbeit können als Krafttraining betrachtet werden.
 4 Versuchen Gewicht zu verlieren. Den meisten Patienten wird geraten, Gewicht zu verlieren und einen idealen Body-Mass-Index (BMI) zu erreichen. Dies ist besonders wichtig für Menschen mit Fettleibigkeit, die häufig mit Typ-2-Diabetes einhergeht. Um den BMI zu messen, teilen Sie das Gewicht (Masse) einer Person in Kilogramm durch das Quadrat ihrer Körpergröße in Metern.
4 Versuchen Gewicht zu verlieren. Den meisten Patienten wird geraten, Gewicht zu verlieren und einen idealen Body-Mass-Index (BMI) zu erreichen. Dies ist besonders wichtig für Menschen mit Fettleibigkeit, die häufig mit Typ-2-Diabetes einhergeht. Um den BMI zu messen, teilen Sie das Gewicht (Masse) einer Person in Kilogramm durch das Quadrat ihrer Körpergröße in Metern. - Der ideale BMI ist 18,5-25. Wenn Ihr BMI also unter 18,5 liegt, sind Sie untergewichtig, und wenn er über 25 liegt, sind Sie übergewichtig.
 5 Beachten Sie die etablierte Trainingsroutine. Entwickeln Sie einen spezifischen Trainingsplan, der für Sie am besten geeignet ist. Jeder Mensch braucht eine Art Motivation, regelmäßig Sport zu treiben. Zum Beispiel kann ein geliebter Mensch, Freund oder Familienmitglied Sie motivieren, Sie zu unterstützen und zu ermutigen und Sie an die positiven Aspekte des Trainings zu erinnern.
5 Beachten Sie die etablierte Trainingsroutine. Entwickeln Sie einen spezifischen Trainingsplan, der für Sie am besten geeignet ist. Jeder Mensch braucht eine Art Motivation, regelmäßig Sport zu treiben. Zum Beispiel kann ein geliebter Mensch, Freund oder Familienmitglied Sie motivieren, Sie zu unterstützen und zu ermutigen und Sie an die positiven Aspekte des Trainings zu erinnern. - Sie können sich auch selbst (natürlich keinen Schokoriegel!) für Erfolge belohnen, wie zum Beispiel ein paar Kilo abnehmen. Dies gibt Ihnen zusätzliche Kraft, um Ihre Ziele zu erreichen und Ihre Lebensqualität zu verbessern.
Teil 3 von 6: Insulintherapie bei Typ-2-Diabetes
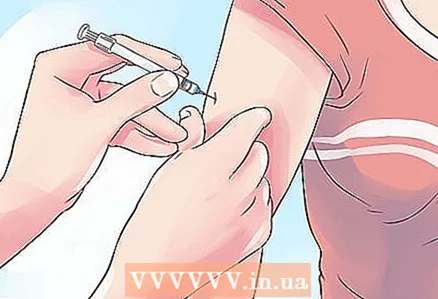 1 Beginnen Sie mit der Einnahme von Insulin. Es gibt drei Haupttypen von Insulinpräparaten: kurzwirksam, mittelwirksam und langwirksam. Obwohl Insulin hauptsächlich bei Typ-1-Diabetes verwendet wird, ist es sich bewerben zur Behandlung von Diabetes mellitus beider Typen. Ihr Arzt wird entscheiden, welcher Insulintyp für Sie am besten geeignet ist. Insulin wird derzeit ausschließlich durch Injektion verabreicht.
1 Beginnen Sie mit der Einnahme von Insulin. Es gibt drei Haupttypen von Insulinpräparaten: kurzwirksam, mittelwirksam und langwirksam. Obwohl Insulin hauptsächlich bei Typ-1-Diabetes verwendet wird, ist es sich bewerben zur Behandlung von Diabetes mellitus beider Typen. Ihr Arzt wird entscheiden, welcher Insulintyp für Sie am besten geeignet ist. Insulin wird derzeit ausschließlich durch Injektion verabreicht. - Kurzwirksames Insulin senkt den Blutzuckerspiegel sehr schnell.Diese Gruppe umfasst Medikamente "Actrapid NM", "Humulin R", "Gensulin R", "Rinsulin R". Die Wirkung des kurzwirksamen Insulins tritt nach 20 Minuten ein und hält etwa 8 Stunden an. Es kann subkutan, intramuskulär oder intravenös verabreicht werden.
- Mittelstarkes Insulin senkt den Blutzucker langsamer. Zu dieser Gruppe gehören die Medikamente "Biosulin N", "Gansulin N", "Gensulin N", "Insuman Bazal GT", "Insuran NPH", "Protafan NM", "Rinsulin NPH", "Humulin NPH". Sie wirken 2 Stunden nach der Injektion und halten fast einen Tag an. Diese Gruppe von Medikamenten wird auch als neutrales Protamin von Hagedorn bezeichnet, sie werden durch subkutane Injektion verabreicht.
- Langwirksames Insulin senkt den Blutzuckerspiegel weiter mehr glatt. Zu dieser Gruppe gehören die Medikamente Glargin (Lantus) und Detemir (Levemir Penfill, Levemir FlexPen). Sie wirken etwa sechs Stunden nach der Injektion und halten bis zu zwei Tage an. Auch diese Art von Insulin wird ausschließlich durch subkutane Injektion verabreicht.
- Die ungefähre Dosierung von Humulin R-Insulin beträgt dreimal täglich 20 internationale Einheiten. Das Medikament wird gleichzeitig mit einer Mahlzeit verabreicht, wodurch der erforderliche Blutzuckerspiegel erreicht wird.
- Die richtige Ernährung und Bewegung reichen oft aus, um Typ-2-Diabetes zu kontrollieren. Wenn das nicht ausreicht, kann Ihr Arzt orale hypoglykämische (blutzuckersenkende) Medikamente verschreiben.
 2 Beachten Sie, dass Sie verschiedene Insulinarten kombinieren können. Zu den Kombinationsmedikamenten gehören beispielsweise "Mikstard 30 NM" und "Humulin M3", die eine Mischung aus kurz- und mittelwirksamem Insulin sind. Es ist klar, dass solche Medikamente durch eine Kombination von Kurz- und Langzeitwirkungen gekennzeichnet sind.
2 Beachten Sie, dass Sie verschiedene Insulinarten kombinieren können. Zu den Kombinationsmedikamenten gehören beispielsweise "Mikstard 30 NM" und "Humulin M3", die eine Mischung aus kurz- und mittelwirksamem Insulin sind. Es ist klar, dass solche Medikamente durch eine Kombination von Kurz- und Langzeitwirkungen gekennzeichnet sind. - Solche Medikamente werden nur in bestimmten Situationen empfohlen. Ihr Arzt wird entscheiden, welche Art von Insulin (und wie viel) für Sie am besten geeignet ist.
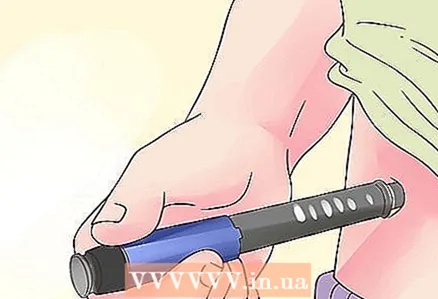 3 Verwenden Sie einen Insulinpen. Das Instrument für Mehrfachinjektionen von Insulin wird als „Pen“ oder automatischer Insulininjektor bezeichnet und kann Ihnen Zeit und Ärger ersparen. Dieses Werkzeug kann auf den spezifischen Insulinbehandlungsplan zugeschnitten werden und ermöglicht weniger schmerzhafte Injektionen als Standardspritzen. Außerdem ist es leicht zu transportieren.
3 Verwenden Sie einen Insulinpen. Das Instrument für Mehrfachinjektionen von Insulin wird als „Pen“ oder automatischer Insulininjektor bezeichnet und kann Ihnen Zeit und Ärger ersparen. Dieses Werkzeug kann auf den spezifischen Insulinbehandlungsplan zugeschnitten werden und ermöglicht weniger schmerzhafte Injektionen als Standardspritzen. Außerdem ist es leicht zu transportieren. - Unabhängig davon, ob Sie eine Pen-Spritze oder eine normale Spritze verwenden, ist es besser, Medikamente zu verwenden, die aus Materialien menschlichen Ursprungs als tierischen Ursprungs gewonnen werden, da sie weniger antigene Wirkung haben und vom Körper seltener als Fremdkörper abgestoßen werden Substanz. Sie helfen den Zellen auch, Glukose effizienter zu metabolisieren, die Glykogenspeicherung zu stimulieren und die Glukoneogenese (Glukoseproduktion) zu reduzieren.
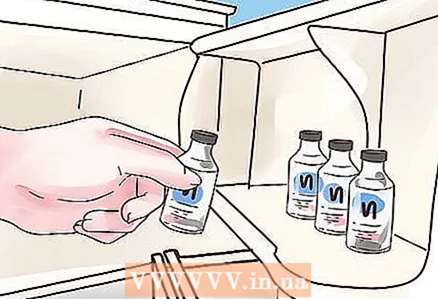 4 Bewahren Sie Insulin bei einer geeigneten Temperatur auf. Alle Insulinpräparate sollten im Kühlschrank aufbewahrt werden, jedoch nicht im Gefrierschrank. Während Insulinhersteller Pens mit Raumtemperatur herstellen, hat die Forschung gezeigt, dass diese Werkzeuge bis zum ersten Gebrauch gekühlt werden sollten.
4 Bewahren Sie Insulin bei einer geeigneten Temperatur auf. Alle Insulinpräparate sollten im Kühlschrank aufbewahrt werden, jedoch nicht im Gefrierschrank. Während Insulinhersteller Pens mit Raumtemperatur herstellen, hat die Forschung gezeigt, dass diese Werkzeuge bis zum ersten Gebrauch gekühlt werden sollten. - Nach der ersten Injektion sollte der Spritzenstift nicht im Kühlschrank aufbewahrt werden, er muss bei Raumtemperatur gelagert werden, damit das Insulin nicht kristallisiert.
- Es gibt auch Hinweise darauf, dass Injektionen von kaltem Insulin, die im Kühlschrank aufbewahrt wurden, schmerzhafter sein können als Injektionen von Insulin bei Raumtemperatur.
 5 Überwachen Sie Ihren Zuckerspiegel zu Hause. Alle Diabetiker müssen ihren Blutzuckerspiegel selbstständig überwachen. Dies hilft, die Medikamenteneinnahme zu regulieren und somit den Blutzuckerspiegel besser zu kontrollieren. Wenn Sie Ihren Blutzuckerspiegel nicht überwachen, kann dies zu einer Hypoglykämie führen, einem niedrigen Blutzuckerspiegel, der zu vielen Komplikationen wie verschwommenem Sehen und Dehydration führen kann.
5 Überwachen Sie Ihren Zuckerspiegel zu Hause. Alle Diabetiker müssen ihren Blutzuckerspiegel selbstständig überwachen. Dies hilft, die Medikamenteneinnahme zu regulieren und somit den Blutzuckerspiegel besser zu kontrollieren. Wenn Sie Ihren Blutzuckerspiegel nicht überwachen, kann dies zu einer Hypoglykämie führen, einem niedrigen Blutzuckerspiegel, der zu vielen Komplikationen wie verschwommenem Sehen und Dehydration führen kann. - Zeichnen Sie Ihren Blutzucker eine halbe Stunde vor und nach einer Mahlzeit auf – nachdem Sie Ihre Mahlzeit verdaut haben, ändert sich Ihr Blutzucker. Dies wird dazu beitragen, das Risiko von mikro- und makrovaskulären sowie neuropathischen Komplikationen zu reduzieren.
- Es wird im Allgemeinen empfohlen, die Probe von der Seite des Fingers und nicht von der Fingerspitze zu nehmen, um Schmerzen zu lindern, da die Seite der Finger weniger Nerven enthält als die Spitzen. Schreiben Sie die Ergebnisse in ein spezielles Notizbuch, damit Sie die Veränderungen des Blutzuckerspiegels mit Ihrem Arzt analysieren können.
 6 Seien Sie sich der Probleme im Zusammenhang mit der Insulintherapie bewusst. Leider bringt die Insulintherapie bestimmte Probleme mit sich, die den Patienten bewusst sein sollten. Zu diesen Problemen gehören die folgenden:
6 Seien Sie sich der Probleme im Zusammenhang mit der Insulintherapie bewusst. Leider bringt die Insulintherapie bestimmte Probleme mit sich, die den Patienten bewusst sein sollten. Zu diesen Problemen gehören die folgenden: - Hypoglykämie - die Gefahr steigt, wenn der Patient vor der nächsten Injektion nichts isst oder die erforderliche Insulindosis überschreitet.
- Eine Insulinallergie kann auftreten, wenn das Insulin aus Materialien tierischen Ursprungs hergestellt wird. In diesem Fall sollte der Arzt die aktuellen Medikamente durch Humaninsulin-Medikamente ersetzen und alle topischen Steroide oder Antihistaminika verschreiben, um die allergische Reaktion, den Juckreiz, die Schwellung oder die Schmerzen zu lindern.
- Es kann sich eine Insulinresistenz entwickeln, die in der Regel von anderen Komplikationen durch Diabetes begleitet wird. In diesem Fall müssen Sie einen Arzt aufsuchen, da möglicherweise die Insulindosis erhöht oder der Behandlungsplan geändert werden muss.
- Zunahme des Körpergewichts und Hungergefühl, insbesondere bei Patienten mit Typ-2-Diabetes, die orale Antidiabetika einnahmen und dann die Behandlung durch eine Insulintherapie ergänzten.
- Ein häufiges Problem ist auch die Insulinlipodystrophie, d. h. die Hypertrophie des Fettgewebes in der subkutanen Schicht an den Stellen der Insulininjektionen.
Teil 4 von 6: Ergänzende Behandlungen
 1 Ziehe in Erwägung, ein Sulfonylharnstoff-Produkt einzunehmen. Diese Medikamente senken den Blutzucker, indem sie die Bauchspeicheldrüse dazu veranlassen, mehr Insulin zu produzieren, das den Zuckerspiegel kontrolliert. Darüber hinaus sinkt der Blutzuckerspiegel so schnell, dass diese Medikamente zu den Mahlzeiten eingenommen werden sollten, um das Insulingleichgewicht aufrechtzuerhalten. Diese Maßnahme verhindert einen zu geringen Blutzuckerabfall und eine Hypoglykämie.
1 Ziehe in Erwägung, ein Sulfonylharnstoff-Produkt einzunehmen. Diese Medikamente senken den Blutzucker, indem sie die Bauchspeicheldrüse dazu veranlassen, mehr Insulin zu produzieren, das den Zuckerspiegel kontrolliert. Darüber hinaus sinkt der Blutzuckerspiegel so schnell, dass diese Medikamente zu den Mahlzeiten eingenommen werden sollten, um das Insulingleichgewicht aufrechtzuerhalten. Diese Maßnahme verhindert einen zu geringen Blutzuckerabfall und eine Hypoglykämie. - Hypoglykämische Medikamente umfassen Tolbutamid ("Butamid"), dessen empfohlene Dosierung 500 bis 3000 Milligramm pro Tag beträgt. Dieses Medikament ist in Tablettenform erhältlich und ist für Menschen mit Nierenerkrankungen und ältere Menschen sicher.
- Ein weiteres Medikament ist Chlorpropamid (Diabetal). Die Tagesdosis in Tablettenform beträgt bis zu 500 Milligramm. Beachten Sie, dass dieses Medikament eine Hyponatriämie (niedriges Plasmanatrium) verursachen kann.
- Die zweite Generation dieser Medikamente umfasst Glibenclamid (Maninil, eine Tablette mit 5 Milligramm Wirkstoff pro Tag), Gliclazid (Diabeton, zuerst ein Milligramm pro Tag, man kann die Dosis schrittweise auf 6 Milligramm erhöhen, das Medikament ist sicher bei Nierenerkrankungen ), Glipizid (Glibenez, eine Tablette, 5 Milligramm täglich), Glimepirid (Amaryl, erhältlich als 1, 2 und 3 Milligramm Tabletten).
- Diese Medikamente enthalten Sulfonamid. Wenn Sie auf diese Substanz allergisch sind, sollten Sie andere blutzuckersenkende Medikamente einnehmen. Darüber hinaus sollten diese Medikamente bei Patienten mit Nierenerkrankungen und älteren Menschen mit Vorsicht angewendet werden.
 2 Versuche es mit Meglitiniden. Diese Medikamente erhöhen die Insulinproduktion in der Bauchspeicheldrüse. Sie wirken innerhalb einer Stunde nach der Einnahme. Sie werden normalerweise eine halbe Stunde vor den Mahlzeiten eingenommen, um das Risiko einer Hypoglykämie zu verringern.
2 Versuche es mit Meglitiniden. Diese Medikamente erhöhen die Insulinproduktion in der Bauchspeicheldrüse. Sie wirken innerhalb einer Stunde nach der Einnahme. Sie werden normalerweise eine halbe Stunde vor den Mahlzeiten eingenommen, um das Risiko einer Hypoglykämie zu verringern. - Diese Medikamente werden verwendet, um den Blutzuckerspiegel während des Stoffwechsels zu senken.Die empfohlene Dosierung beträgt je nach Blutzuckerspiegel 500 Milligramm bis 1 Gramm 1-2 mal täglich.
 3 Erwägen Sie die Einnahme von Biguaniden. Medikamente dieser Art verringern die Aufnahme von Glukose im Magen-Darm-Trakt und die Produktion von Glukose in der Leber sowie erhöhen die Insulinresistenz und den anaeroben Glukosestoffwechsel. Sie werden häufig in Verbindung mit Sulfonylharnstoffen als Zusatztherapie bei Übergewicht eingesetzt. Diese Medikamente haben jedoch einige Nebenwirkungen, wie Magenverstimmung und Durchfall, und können bei Patienten mit Leber- oder Nierenerkrankungen eine Laktatazidose verursachen.
3 Erwägen Sie die Einnahme von Biguaniden. Medikamente dieser Art verringern die Aufnahme von Glukose im Magen-Darm-Trakt und die Produktion von Glukose in der Leber sowie erhöhen die Insulinresistenz und den anaeroben Glukosestoffwechsel. Sie werden häufig in Verbindung mit Sulfonylharnstoffen als Zusatztherapie bei Übergewicht eingesetzt. Diese Medikamente haben jedoch einige Nebenwirkungen, wie Magenverstimmung und Durchfall, und können bei Patienten mit Leber- oder Nierenerkrankungen eine Laktatazidose verursachen. - Biguanide umfassen Metformin ("Glucophage", erhältlich in Form von Tabletten mit 500 und 850 Milligramm) mit einer empfohlenen Tagesdosis von bis zu 2000 Milligramm, Repaglinid ("Novonorm", 0,5 oder 1 Milligramm vor jeder Mahlzeit), Pioglitazon ("Glutazon ", 15/30 Milligramm einmal täglich).
 4 Ziehen Sie in schweren Fällen eine Bauchspeicheldrüsentransplantation in Betracht. Bei schweren Formen von Diabetes mit Komplikationen kann Ihr Arzt eine Bauchspeicheldrüsentransplantation empfehlen. Dem Patienten wird eine gesunde Bauchspeicheldrüse transplantiert, dh eine, die ausreichend Insulin produziert. Diese Operation wird nur durchgeführt, wenn andere Behandlungsmethoden nicht geholfen haben.
4 Ziehen Sie in schweren Fällen eine Bauchspeicheldrüsentransplantation in Betracht. Bei schweren Formen von Diabetes mit Komplikationen kann Ihr Arzt eine Bauchspeicheldrüsentransplantation empfehlen. Dem Patienten wird eine gesunde Bauchspeicheldrüse transplantiert, dh eine, die ausreichend Insulin produziert. Diese Operation wird nur durchgeführt, wenn andere Behandlungsmethoden nicht geholfen haben. - Die transplantierte Bauchspeicheldrüse wird einer gerade verstorbenen Person entnommen oder ein Teil der Bauchspeicheldrüse einer lebenden Person entnommen.
- Ihr Arzt wird feststellen, ob diese Methode für Ihren Fall geeignet ist. In der Regel reichen Therapien wie Insulintherapie, richtige Ernährung und regelmäßige Bewegung aus.
Teil 5 von 6: Medizinische Hilfe
 1 Lass deinen Blutzucker testen. Um genaue Ergebnisse zu erhalten, sollten Sie etwa 6-8 Stunden vor Ihrem Bluttest nichts (außer Wasser) essen oder trinken. Die Norm liegt bei 4,1–6,3 mmol/L, bei Grenzwerten von 6,3–6,6 mmol/L sind zusätzliche Tests erforderlich, wie zum Beispiel ein oraler Glukosetoleranztest.
1 Lass deinen Blutzucker testen. Um genaue Ergebnisse zu erhalten, sollten Sie etwa 6-8 Stunden vor Ihrem Bluttest nichts (außer Wasser) essen oder trinken. Die Norm liegt bei 4,1–6,3 mmol/L, bei Grenzwerten von 6,3–6,6 mmol/L sind zusätzliche Tests erforderlich, wie zum Beispiel ein oraler Glukosetoleranztest. - Ein postprandialer Bluttest wird normalerweise zwei Stunden nach einer Mahlzeit oder zwei Stunden, nachdem der Patient 75 Milligramm Glukose getrunken hat, durchgeführt. Normale Ergebnisse überschreiten nicht 7,7 mmol / L. Ein Ergebnis über 11 mmol/L bestätigt die Diagnose Diabetes mellitus.
 2 Sie können auch einen oralen Glukosetoleranztest (OGTT) machen. Dieser Test wird normalerweise bei grenzwertigen Blutzuckerwerten, Verdacht auf Diabetes mellitus oder Schwangerschaftsdiabetes (Schwangerschaftsdiabetes) durchgeführt. Am Vorabend der Analyse isst der Patient mindestens drei Tage lang normal, isst vor der Analyse nichts und es wird Blut aus einer Vene entnommen, das zur Bestimmung des Zuckerspiegels verwendet wird. Vor der Blutentnahme wird der Patient gebeten, die Blase zu entleeren.
2 Sie können auch einen oralen Glukosetoleranztest (OGTT) machen. Dieser Test wird normalerweise bei grenzwertigen Blutzuckerwerten, Verdacht auf Diabetes mellitus oder Schwangerschaftsdiabetes (Schwangerschaftsdiabetes) durchgeführt. Am Vorabend der Analyse isst der Patient mindestens drei Tage lang normal, isst vor der Analyse nichts und es wird Blut aus einer Vene entnommen, das zur Bestimmung des Zuckerspiegels verwendet wird. Vor der Blutentnahme wird der Patient gebeten, die Blase zu entleeren. - Der Patient erhält dann Wasser mit 75 Gramm Glukose zu trinken. Schwangeren kann eine 100-Milligramm-Glukosetablette verabreicht werden. Anschließend werden im Abstand von 0,5, 1, 2 und 3 Stunden Blut- und Urinproben entnommen.
- Die Norm beträgt zu Beginn nicht mehr als 7 mmol / L und weniger als 7,7 mmol / L nach der Einnahme von Glukose, und die Spitzenwerte sollten 11 mmol / L nicht überschreiten.
- Bei OGTT können bestimmte Anomalien wie Glykosurie oder eine verzögerte Reaktion auftreten. Bei Glykosurie beträgt der Unterschied zwischen dem Nüchternwert und dem Maximalwert etwa 1-1,4 mmol/L. Dies kann auf eine abnormale Glukoseabsorption oder eine übermäßige Insulinproduktion zurückzuführen sein.
 3 Stellen Sie sicher, dass Sie genau wissen, welche Medikamente Ihnen verschrieben werden und wie Sie sie einnehmen sollen. Die Aufklärung der Patienten ist für das Diabetesmanagement von größter Bedeutung. Sie müssen vollständig verstehen, wie die Medikamente eingenommen werden sollen, wie sie wirken, wofür sie dienen und warum der Arzt diese Medikamente verschrieben hat. Darüber hinaus müssen Sie sich der möglichen Risiken, Arzneimittelinteraktionen und deren Nebenwirkungen bewusst sein.
3 Stellen Sie sicher, dass Sie genau wissen, welche Medikamente Ihnen verschrieben werden und wie Sie sie einnehmen sollen. Die Aufklärung der Patienten ist für das Diabetesmanagement von größter Bedeutung. Sie müssen vollständig verstehen, wie die Medikamente eingenommen werden sollen, wie sie wirken, wofür sie dienen und warum der Arzt diese Medikamente verschrieben hat. Darüber hinaus müssen Sie sich der möglichen Risiken, Arzneimittelinteraktionen und deren Nebenwirkungen bewusst sein. - Zusammen mit der richtigen Ernährung und Bewegung können Sie so bÖmehr Erfolg bei der Behandlung der Krankheit und der Vorbeugung ihrer Entwicklung und Komplikationen, was dazu beiträgt, Ihre Lebensqualität zu verbessern und Ihre Gesundheit zu erhalten.
 4 Fragen Sie Ihren Arzt, wenn Sie Veränderungen bemerken. Wenn Sie Ihren Arzt aufsuchen, informieren Sie ihn über alle Anzeichen von Komplikationen oder neuen Symptomen. Der Arzt wird Ihren neurologischen Zustand beurteilen, Ihre Beine untersuchen, um festzustellen, ob ein diabetisches Fußsyndrom, Geschwüre oder Infektionen vorliegen, und routinemäßige Blut- und Urintests, ein Lipidogramm, eine Überprüfung der Nieren- und Leberfunktion und eine Bestimmung der Kreatininkonzentration verschreiben im Blutplasma.
4 Fragen Sie Ihren Arzt, wenn Sie Veränderungen bemerken. Wenn Sie Ihren Arzt aufsuchen, informieren Sie ihn über alle Anzeichen von Komplikationen oder neuen Symptomen. Der Arzt wird Ihren neurologischen Zustand beurteilen, Ihre Beine untersuchen, um festzustellen, ob ein diabetisches Fußsyndrom, Geschwüre oder Infektionen vorliegen, und routinemäßige Blut- und Urintests, ein Lipidogramm, eine Überprüfung der Nieren- und Leberfunktion und eine Bestimmung der Kreatininkonzentration verschreiben im Blutplasma. - Ihr Arzt sollte Sie über die Gefahren der Entwicklung eines diabetischen Fußes aufklären und wie Sie dies durch eine frühzeitige Antibiotikabehandlung vermeiden können. Darüber hinaus ist es notwendig, die Hygienevorschriften einzuhalten, um die Entwicklung von Gangrän zu verhindern.
Teil 6 von 6: Was ist Diabetes mellitus
 1 Identifizieren Sie frühe Anzeichen von Diabetes. Zu Beginn wird Diabetes von mehreren subtilen Symptomen begleitet.
1 Identifizieren Sie frühe Anzeichen von Diabetes. Zu Beginn wird Diabetes von mehreren subtilen Symptomen begleitet. - Häufiges Wasserlassen... Der Patient scheidet tagsüber oder nachts große Mengen Urin aus. Dies ist auf einen hohen Blutzuckerspiegel zurückzuführen, der die Aufnahme von Wasser in den Blutkreislauf erhöht. Dies wiederum erhöht die Urinmenge.
- Übermäßiger Durst... Der Patient trinkt zu viel Wasser (mehr als 8 Gläser (2 Liter) pro Tag), aber dies löscht seinen Durst nicht. Erhöhter Durst ist auf die erhöhte Urinmenge und die damit einhergehende Austrocknung des Körpers zurückzuführen.
- Erhöhter Hunger... Der Patient isst mehr als sonst. Dies ist auf einen Mangel an Insulin zurückzuführen, das benötigt wird, um Glukose durch das Blut zu den Körperzellen zu transportieren, wo sie zur Energiegewinnung verwendet wird. In Abwesenheit von Insulin haben die Zellen nicht genug Glukose, wodurch Sie sich hungrig fühlen.
 2 Erkenne späte Anzeichen von Diabetes. Mit fortschreitender Krankheit entwickeln sich nach und nach schwerere Symptome.
2 Erkenne späte Anzeichen von Diabetes. Mit fortschreitender Krankheit entwickeln sich nach und nach schwerere Symptome. - Ketone in den Urin bringen... Der Körper stört den normalen Gehalt an Kohlenhydraten und Zucker aufgrund des erhöhten Zuckerspiegels im Urin. Der Körper baut gespeicherte Fettsäuren und Fette ab, um sich selbst mit Energie zu versorgen, was zur Freisetzung von Ketonen führt.
- Ermüdung... Der Patient wird zu schnell müde. Dies ist auf einen Mangel an Insulin zurückzuführen, das hilft, Glukose durch das Blut zu den Zellen zu transportieren, wo sie zur Energiegewinnung verwendet wird. Infolgedessen fehlt den Zellen Glukose und es fehlt ihnen an Energie.
- Verzögerte Heilung... Wunden und Läsionen heilen langsamer als gewöhnlich. Dies ist auf einen hohen Blutzuckerspiegel zurückzuführen. Blut trägt die für die Heilung notwendigen Nährstoffe, und ein erhöhter Blutzucker erschwert diesen Prozess, was zu einer verzögerten Heilung von Schäden führt.
 3 Informieren Sie sich über Risikofaktoren. Manche Menschen sind aufgrund bestimmter Umstände, die nicht immer kontrolliert werden können, anfälliger für Diabetes. Zu den Risikofaktoren für die Entwicklung eines Diabetes mellitus zählen folgende Umstände:
3 Informieren Sie sich über Risikofaktoren. Manche Menschen sind aufgrund bestimmter Umstände, die nicht immer kontrolliert werden können, anfälliger für Diabetes. Zu den Risikofaktoren für die Entwicklung eines Diabetes mellitus zählen folgende Umstände: - Fettleibigkeit... Diabetes tritt bei übergewichtigen Menschen häufig auf, da ihr Cholesterinspiegel hoch ist. Cholesterin wird zu Zucker abgebaut, der in den Blutkreislauf abgegeben wird. Obwohl ein Teil der Glukose in die Zellen übertragen wird, steigt ihr Blutspiegel an, was zur Entwicklung von Diabetes mellitus führt.
- Genetische Veranlagung... Die Krankheit tritt häufig bei Menschen auf, die eine genetische Veranlagung für eine Insulinresistenz haben oder die Bauchspeicheldrüse nicht genügend Insulin produziert.
- Bewegungsmangel... Körperliche Aktivität ist für einen normalen Stoffwechsel notwendig. Ohne regelmäßige körperliche Aktivität wird die im Blut vorhandene Glukose schlecht auf die Zellen übertragen, was zu Diabetes mellitus führt.
 4 Informieren Sie sich über mögliche Komplikationen. Bei entsprechender Behandlung beeinträchtigt Diabetes mellitus das tägliche Leben praktisch nicht. Unbehandelt kann es jedoch zu vielen Komplikationen kommen. Ohne angemessene Behandlung können folgende Komplikationen auftreten:
4 Informieren Sie sich über mögliche Komplikationen. Bei entsprechender Behandlung beeinträchtigt Diabetes mellitus das tägliche Leben praktisch nicht. Unbehandelt kann es jedoch zu vielen Komplikationen kommen. Ohne angemessene Behandlung können folgende Komplikationen auftreten: - Zellschäden... Bei Diabetes reichern sich Aldite (Zuckeralkohole) in Zellen an, was zu osmotischen Störungen und Zellschäden führt. Es kann zu Schäden an Nerven, Nieren, Augenlinsen und Blutgefäßen führen, die unbedingt vermieden werden sollten.
- Hypertonie... Glykosyliertes Kollagen erhöht die Dicke der Blutgefäßwände, was zu einer Verengung des Blutflusses führt und die Gefäße der Netzhaut negativ beeinflusst. Infolgedessen entwickelt sich aufgrund der Glykierung von Proteinen und Glykogen eine Sklerose der Blutgefäße. Dies erhöht die Blutgerinnung und den Blutdruck.
- Xanthomas... Unter diesem Begriff versteht man gelbe Lipidknötchen auf der Haut oder den Augenlidern, die sich als Folge einer Hyperlipämie bilden.
- Hautprobleme... Menschen mit Diabetes sind anfällig für Pilz- und Bakterieninfektionen, häufige Furunkel und neuropathische Geschwüre an den Fußsohlen. Die Patienten verspüren normalerweise keine Schmerzen aufgrund einer gestörten Durchblutung, die eine Neuropathie (Nervenschädigung) und eine verminderte Empfindlichkeit verursacht.
- Augenprobleme... In der Iris der Augen können sich neue abnorme Blutgefäße bilden. Auch die Entwicklung von Katarakten der Augenlinsen ist möglich.
- Probleme mit dem Nervensystem... Dazu gehören eine verzögerte Nervenleitung, Nephropathie, Retinopathie und Neuropathie, die als Folge einer Schädigung kleiner Blutgefäße in verschiedenen lebenswichtigen Organen entstehen.
- Makrovaskuläre Komplikationen... Dies sind Arteriosklerose, Koronarinsuffizienz, Schlaganfall, periphere Ischämie (insbesondere in den unteren Extremitäten), Lahmheit.
- Gangrän des Fußes... Diese Komplikation wird als „diabetischer Fuß“ bezeichnet.
- Nierenprobleme... Dies sind häufige Harnwegsinfektionen.
- Magendarm Probleme... Solche Probleme umfassen Verstopfung, Durchfall und Gastroparese mit Magendyspepsie.
- Probleme mit dem Urogenitalsystem... Aufgrund der Durchblutungsstörung bei Männern kann sich Impotenz entwickeln; bei Frauen treten häufig vulvovaginale Infektionen (Infektionen der Vaginalschleimhaut) und Dyspareinie (schmerzhafter Geschlechtsverkehr, hauptsächlich aufgrund von Scheidentrockenheit) auf.
 5 Verstehe den Unterschied zwischen Typ-1- und Typ-2-Diabetes. Typ-1-Diabetes ist in erster Linie eine Autoimmunerkrankung, die durch eine unzureichende Insulinsekretion verursacht wird. Es tritt plötzlich auf, wobei die Patienten normalerweise dünner und jünger sind. Drei von vier Menschen mit Typ-1-Diabetes entwickeln ihn vor dem 20.
5 Verstehe den Unterschied zwischen Typ-1- und Typ-2-Diabetes. Typ-1-Diabetes ist in erster Linie eine Autoimmunerkrankung, die durch eine unzureichende Insulinsekretion verursacht wird. Es tritt plötzlich auf, wobei die Patienten normalerweise dünner und jünger sind. Drei von vier Menschen mit Typ-1-Diabetes entwickeln ihn vor dem 20. - Andererseits wird Typ-2-Diabetes sowohl durch eine unzureichende Insulinsekretion als auch durch eine Insulinresistenz verursacht, bei der die Reaktion von Muskelzellen, Fettgewebe und Leber beeinträchtigt ist, obwohl der Körper Insulin produziert. Um die Insulintoleranz zu normalisieren, benötigt der Körper mehr Insulin (egal wie viel), was zu einem höheren Blutzucker- und Insulinspiegel führt. Typischerweise tritt diese Art von Diabetes erst später im Leben auf, die Patienten sind oft übergewichtig oder fettleibig, und in den meisten Fällen treten im Frühstadium keine Symptome auf.
Tipps
- Bereichern Sie Ihre Ernährung mit gesunden Fetten wie Nüssen, Olivenöl und Erdnussbutter. Dieses leckere und gesunde Lebensmittel enthält weder Zucker noch ungesunde Fette.
- Bei Patienten mit Typ-2-Diabetes verschreiben Ärzte oft zuerst Sulfonylharnstoffe und dann Biguanide. Wenn diese Behandlung nicht ausreicht, kann der Arzt eine Insulintherapie verschreiben, um die Krankheit zu stabilisieren.
- Essen Sie niemals Lebensmittel mit raffinierten Kohlenhydraten, da diese ungesund sind. Dazu gehören Gebäck, Pralinen, Gebäck und Kuchen, Instant-Cerealien und vor allem zuckerhaltige Getränke.
- Milchprodukte sind reich an Kohlenhydraten, also versuche sie nicht zu konsumieren.
- Weißbrot, weißer Reis und weiße Nudeln sind für Diabetiker sehr schädlich.
- Eier und Fleisch enthalten ungesunde Fette, daher ist es am besten, sie durch pflanzliche Proteinnahrungsmittel wie Bohnen und andere Hülsenfrüchte zu ersetzen. Versuchen Sie, diese Art von Nahrung zweimal täglich zu sich zu nehmen, um Ihren Blutzuckerspiegel auf einem normalen Niveau zu halten. Verschiedene Bohnensorten helfen, den Blutzuckerspiegel zu regulieren, weshalb sie bei Diabetes sehr vorteilhaft sind. Versuchen Sie auch, mehr Fisch zu essen!
- Gemüse wie Knoblauch und Zwiebeln gelten als sehr vorteilhaft für Diabetes.
- Versuchen Sie, viel Obst, Gemüse und verschiedene Salate zu essen. Wenn Sie rohes Obst und Gemüse nicht mögen, können Sie daraus Säfte herstellen, die Tonnen von Vitaminen und Nährstoffen enthalten. Vermeiden Sie unnatürliche, verarbeitete und Konserven. Es ist am besten, natürliche Bio-Lebensmittel zu konsumieren.
- Getreide wie Haferflocken, Hirse, Weizen, Roggen und Amaranth tragen zu einer normalen Funktion des Körpers bei.
- Pflanzliche Öle (wie Kürbis- und Olivenöl) und rohe Nüsse enthalten gesunde Fette.
- Margarine enthält synthetische Fette und ist daher schädlich für die Bauchspeicheldrüse.
Warnungen
- Patienten sollten sich der Anzeichen einer Hypoglykämie (niedriger Blutzucker) bewusst sein. Für alle Fälle benötigen Sie eine Glukosequelle. Anzeichen einer Hypoglykämie sind übermäßiges Schwitzen, Hunger, Kopfschmerzen und Reizbarkeit. Sie können Milch, Orangensaft und sogar einfache Süßigkeiten als Glukosequelle verwenden.
- Menschen mit Diabetes sollten nicht mehr als 300 Milligramm Cholesterin pro Tag zu sich nehmen.